Arteriosclerosis y ataque o derrame cerebral
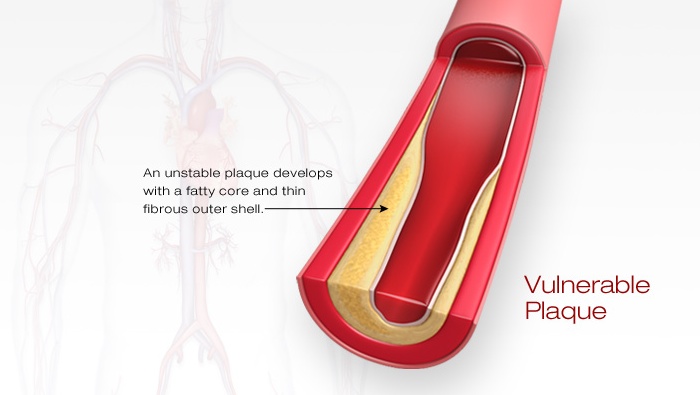
Por lo general, la ateroesclerosis se denomina “endurecimiento de las arterias”. La palabra “ateroesclerosis” procede de las palabras griegas athero (que significa comida triturada o pasta) y sclerosis (que significa dureza). Es el proceso en el que se acumulan sustancias grasas, colesterol, productos de desecho celular, calcio y otros materiales en el revestimiento interno de una arteria que forman lo que se denomina placa.
La ateroesclerosis es una enfermedad lenta y compleja que, por lo general, comienza en la infancia y, a menudo, progresa con la edad. Esta enfermedad evoluciona rápidamente en algunas personas entre los 20 años. En otros casos, no resulta una amenaza hasta que se alcanzan los 50 o 60. Ve una animación detallada de la arteriosclerosis.
Causas de la ateroesclerosis
Las personas con antecedentes familiares de enfermedades del sistema cardiovascular presentan un mayor riesgo de sufrir ateroesclerosis. Otros factores de riesgo para padecer ateroesclerosis son:
- Colesterol alto en sangre
- Consumo de cigarrillos y exposición al humo del tabaco
- Presión arterial alta
- Diabetes mellitus
- Enfermedades inflamatorias como la artritis reumatoide y la psoriasis
- Edad avanzada, en especial después de los 55 años en las mujeres
- La obesidad y el exceso de peso
- Inactividad física
Cómo sucede
El revestimiento interno de la arteria se puede dañar a causa de los altos niveles de colesterol y triglicéridos, sustancias tóxicas presentes en el humo del tabaco, altos niveles de azúcar y otros factores en la sangre. La hipertensión arterial también puede provocar daños en el revestimiento interno de la arteria. Cuando se produce un daño en el vaso sanguíneo, comienza la ateroesclerosis y se forma la placa.
Vea una animación sobre la ateroesclerosis.
¿Cómo avanza?
Como consecuencia del daño en el revestimiento de la arteria, empiezan a depositarse grasas, colesterol, plaquetas, restos celulares y calcio en las paredes arteriales. Estas sustancias pueden provocar que las células de la pared arterial produzcan más materiales. Esto provoca una acumulación de células en la capa interna de la pared arterial, lo que causa la ateroesclerosis. Dichas células se acumulan y multiplican. Además, la grasa se acumula dentro y alrededor de estas células, lo que forma una placa. Por lo general, afecta a las arterias de mayor tamaño. Estas células y los materiales que las rodean engrosan el revestimiento de la arteria. Esto hace que la arteria se estreche, lo cual reduce el flujo sanguíneo y el suministro de oxígeno.
¿Cómo daña la placa?
La mayoría de los daños se produce cuando las placas se vuelven frágiles y se rompen. Las placas que se rompen provocan coágulos sanguíneos. En ocasiones, los coágulos se atascan en una vena o arteria y pueden bloquear el flujo sanguíneo. Asimismo, pueden desplazarse por el torrente sanguíneo hasta otras partes del cuerpo, como el cerebro.
Si un coágulo bloquea un vaso sanguíneo que transporta suministro al corazón, se produce un ataque cardíaco. Si bloquea un vaso sanguíneo que alimenta al cerebro, se produce un derrame cerebral. Si bloquea o reduce el suministro de sangre a los brazos o las piernas, se puede producir dificultad para caminar y, con el tiempo, gangrena. Esto puede ocurrir con la enfermedad arterial periférica, que es más frecuente en las personas que padecen diabetes, aquellas que fuman o presentan presión arterial alta.
Ataque o derrame cerebral y arteriosclerosis
Los coágulos sanguíneos que se forman por la ateroesclerosis pueden provocar un accidente cerebrovascular isquémico. Existen dos tipos de accidente cerebrovascular isquémico:
- El ataque o derrame cerebral aterotrombótico (también denominado trombótico) es el tipo más frecuente de ataque o derrame cerebral. Se produce cuando se forma un coágulo sanguíneo en una placa dentro de un vaso sanguíneo del cerebro. Esto bloquea el flujo sanguíneo a esa parte del cerebro.
- La embolia cerebral se produce cuando un coágulo u otra partícula, denominada émbolo, viaja por el torrente sanguíneo y se aloja en una arteria que se dirige al cerebro o está dentro de él, lo que provoca un bloqueo del flujo sanguíneo. La mayoría de los ataques o derrames cerebrales embólicos son consecuencia de coágulos sanguíneos que se forman durante la fibrilación auricular.





